膝関節は股関節など違い、関節面の適合性が不良で、靭帯、半月板などの軟部組織がよく発達しています。
関節の安定性に軟部組織が重要な役割をしているという特徴があります。
膝靭帯について
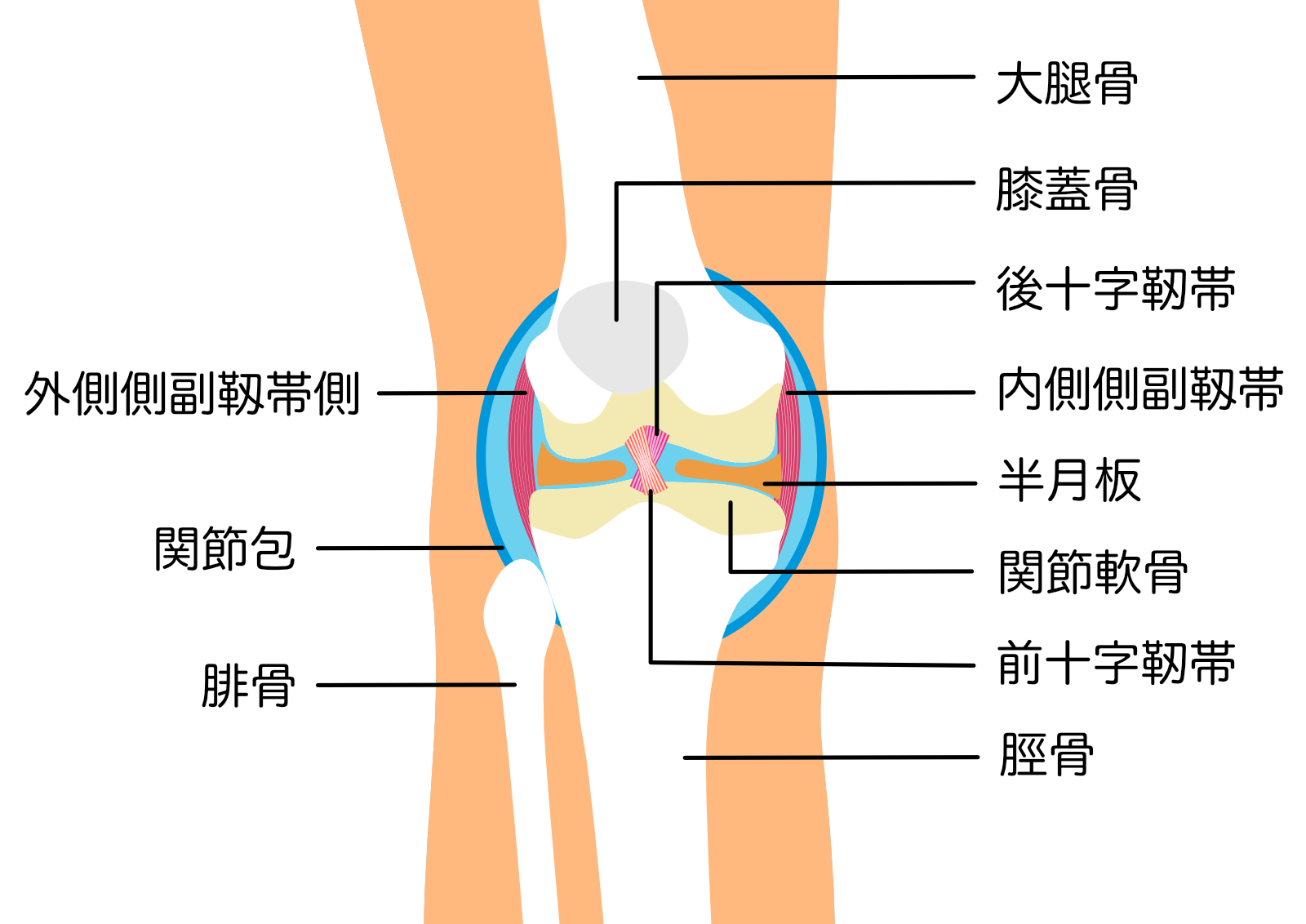
膝靭帯は、以下によって構成されています。
- 2本の関節外靭帯:内側側副靱帯(MCL)、外側側副靭帯(LCL)
- 2本の関節内靭帯:前十字靭帯(ACL)、後十字靭帯(PCL)
これら4本の靭帯と関節包、膝窩筋腱などの複合的な働きにより膝関節は安定した動きのコントロールが可能となっています。
靭帯に強い衝撃や大きな負担がかかることにより破断強度以上の力が加わると、靭帯損傷、靭帯断裂が生じます。
スポーツや交通事故などで損傷してしまうことが多いです。
原因
スポーツ外傷や交通事故などで大きな力が膝に加わった際に、その外力の方向に応じて種々の靭帯損傷が生じます。
4つの靭帯損傷の一般的な受傷機転
- 膝関節の外反強制 → 内側側副靱帯(MCL)損傷
- 膝関節の内反強制 → 外側側副靭帯(LCL)損傷
- 脛骨上端が前内方に向かう外力 → 前十字靭帯(ACL)損傷
- 脛骨上端が後方に向かう外力 → 後十字靭帯(PCL)損傷
これらのうち、受傷頻度が最も高いのはMCL損傷です。
非常に大きな外力を受けると複数の靭帯に損傷が及ぶこともあり、膝関節が外傷性に脱臼してしまうこともあります。
靱帯損傷パターン
接触型
人や物とぶつかるなどして靭帯損傷が生じるパターンで、MCL損傷、PCL損傷に多いです。
スポーツ中の衝突、交通事故などで膝に強い衝撃を受けて、靱帯を損傷してしまうものです。
具体的には下記のような場面で生じます。
- サッカーのシュートブロックの際にボールごと蹴られ、膝関節外反からMCL損傷
- 追突事故、転倒などで脛骨前方を強く打撲し、脛骨後方移動からPCL損傷
非接触型
自身の体を運動させた際に、無理な力が働いて靭帯損傷が生じるパターンでACL損傷に多いです。
走った状態からの急停止や、回転・方向転換、ジャンプの着地による強い衝撃などで、膝に大きなひねりが加わった際に、靱帯を損傷してしまう場合です。
足の接地直後に急激な膝外反と内旋が生じることによりACL損傷が生じると報告されています。
ACLは脛骨の前方移動を単純に制動しているわけではなく、膝関節の内外反、下腿の内旋などにも関与しているということですね。
症状
急性期(受傷後約3週)には膝の痛みと可動域制限がみられます。
受傷する靭帯によっては関節内血腫による腫れから圧迫感が強い場合もあります。
痛み、腫れ、可動域制限はいずれも時間経過で軽快していきますが、損傷靭帯によっては膝の不安定性が目立ってくることがあり、下り坂や動作時に膝関節の不安定性が顕著になることが多いです。(外反不安定性、Sagging徴候、giving way)
不安定性が残ったまま放置していると、長期的には、受傷時の損傷とは別に新たな半月板損傷や軟骨損傷などを生じ、慢性的な痛みや関節水腫が出現します。
また、変形性膝関節症への移行も考えられます。
診断
- 問診
受傷状況を確認し、どのような動作で不安定感があるのかを確認します。外反不安定性、Sagging徴候、giving wayをチェックします。 - 身体所見
関節内血腫、可動域制限、圧痛部位などを確認します。 - ストレステスト
緩みの程度を健側と比較します。gravity test、Lachman test、前方引き出しテストなどを行います。MCL損傷の場合は、伸展位、屈曲30°で外反動揺性を評価し、Ⅰ~Ⅲ°に分類します。ACL損傷後の緩みの程度を数値で評価できる専用の機器も専門施設にはあります。 - 亜脱臼誘発テスト
下腿の前方亜脱臼を誘発するテスト(pivot-shift、N-testなど)を行い、確認します。 - レントゲン
靭帯、半月板はレントゲンには写りません。MCL損傷では外反ストレスをかけて内側の開大をチェックする場合もあります。ACL損傷では、脛骨近位に剥離骨折(Segond骨折)が認められる場合もあります。ACL、PCLの脛骨付着部で骨折をきたしている場合もあります。 - エコー
MCL損傷は描出できることがあります。大腿骨側での損傷頻度が多いです。 - MRI
靭帯損傷をはっきりと描出可能です。同時に半月板、骨挫傷などの有無もチェックします。
治療
保存的治療
受傷直後は痛みのコントロールと安静を兼ねてギプス、knee brace固定を行います。
膝動揺性抑制装具(硬性、軟性)を装着し、リハビリテーションを開始します。
早期から痛みのない範囲で可動域訓練を行い、外傷後の筋力低下を最小限にとどめるようにします。
MCL損傷は多くの場合保存的治療で癒合し、治癒します。
関節内靭帯の実質部損傷(ACL、PCL)はギプス固定などでは治癒しません。
受傷後1ヶ月ほどで痛みは取れ、日常生活には支障がなくなることがほとんどですが、靭帯自体は切れたままです。スポーツを行わない人ではそのままの状態でも支障がない場合もありますが、スポーツ活動を希望される人には手術をお勧めしています。
PCL損傷では、受傷後に多少の緩みが残存してもスポーツ活動に支障をきたさないことが多いため、まずは保存的治療で経過を見ます。
外科的治療
靱帯が断裂してしまっている場合には、手術による治療が必要になることもあります。
また、保存的治療後も膝関節の不安定感が残存し、日常生活に支障が出ている場合にも、手術による治療が必要な場合があります。
手術のメリット、デメリットについての説明を担当医師から聞いて、決定しましょう。
手術方法
靱帯は断裂してしまうと、骨折治療のようには元通りに修復されることはありません。
関節内靭帯損傷の場合には断裂した靭帯同士を直接縫合するのも不可能です。
そのため、手術では、再建材料を周囲から採取し、損傷した靱帯を再建することになります。
靭帯再建術の材料としては、骨付きで膝蓋腱を使用するBTB、ハムストリングス、大腿筋膜が使用されることが一般的です。
再建術術後は3~6ヶ月程度のリハビリを行い、徐々にスポーツ復帰します。
執刀医の指示に従って段階的にリハビリテーションを行うことが大切です。
予防
靱帯の損傷は加齢や膝への負担の蓄積では起きません。
スポーツや交通事故などの突発的な原因で起きてしまうので、完全には予防ができませんが、スポーツの前にはしっかりと準備運動をするなどして気をつけていきましょう。
想定されているACL損傷のリスク因子
- ①女性
- ②脛骨の後方傾斜が大きい人(生まれつきの骨の形態)
- ③体幹安定性の低下
- ④ハムストリングスの筋力低下(H/Q比が低い:大腿四頭筋との比較)
- ⑤着地時の膝外反傾向(Knee in toe outしてしまう傾向)
- ⑥着地時に股関節の屈曲程度が少ない(股関節利用が少ない)
ACL損傷予防への取り組み
上記①~⑥のうち①②は先天的な要因のため介入困難ですが、③~⑥は介入することが可能です。
つまりACL損傷は部分的には予防が可能と考えられています。
サッカー協会ではFIFA 11+、PEP programなど予防プログラムを推進しています。
おまけ
ACL損傷で手術をお勧めする理由は?
(アスリートでも再建手術を受ける選手が多い!)
ACLには細かく分類するとAMBとPLBの2つの線維束があり、脛骨の前方移動のみならず、下腿の内旋、膝の外反、過伸展も制動しています。
スポーツ活動では、急激にストップしたり、ジャンプする動作が多いですよね。
このような動作時の膝周囲の環境は、膝軽度屈曲位で大腿四頭筋が急激に収縮しています。
この際、大腿四頭筋の分力により脛骨は膝蓋腱経由で前方に引き出されるような力を受けています。
ACLはその脛骨が前方に引き出される力に対抗してくれているのです。
もしもACLに機能不全がある場合、上記のような運動をするたびに脛骨は前方に亜脱臼してしまい、半月板の後方にストレスがかかり、半月板損傷、それに引き続き、関節軟骨損傷、長期的には変形性膝関節症へと進みやすいのです。
このように、ACL損傷からの変形性膝関節症に移行するメカニズムが存在するため膝靭帯損傷の中でも特にACL損傷は特に手術をお勧めすることが多いのです。
当院でできること
- 身体所見、レントゲン、エコー検査からの診断
- 投薬、注射、補装具を使用した保存的治療
- 専門スタッフによるリハビリテーション
- 手術術後の回復リハビリテーション
診断から治療、その後のリハビリまで患者さんの症状に合わせて対応しておりますので、ご相談下さい。
当院でできないこと
当院では、MRIでの精査、手術加療はできません。
必要であれば専門外来に紹介させていただきます。
文責:新中野整形・リハビリテーションクリニック院長 岡部 高弘
プロフィールはこちら
- 変形性頚椎症
- 頚椎椎間板ヘルニア
- ストレートネック(スマホ首)
- 頚椎捻挫(むち打ち損傷)、外傷性頚部症候群、寝違え
- 胸郭出口症候群
- 肘部管症候群
- テニス肘
- ゴルフ肘
- 野球肘
- 肘内障
- 肩腱板損傷・断裂
- 肩石灰沈着性腱板炎
- 肩関節周囲炎
(四十肩、五十肩) - 凍結肩(frozen shoulder)
・拘縮肩 - 頚肩腕症候群・肩こり
- ギックリ腰(急性腰痛症)
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 脊柱側弯症
- 胸腰椎圧迫骨折
- 腰椎分離症・分離すべり症
- ガングリオン
- ドケルバン病
- ばね指
- 母指CM関節症
- 指変形性関節症(へバーデン結節、ブシャール結節)
- 手根管症候群
- ギオン管症候群(ギヨン管症候群、尺骨神経管症候群)
- 突き指・マレット指
- 膝半月板損傷
- 膝靭帯損傷
- 子どもの成長痛
- オスグット病
- 変形性膝関節症
- 足関節捻挫
- アキレス腱断裂
- 外反母趾
- 有痛性外脛骨
- モートン病(モートン神経腫)
- 足底腱膜炎
- Jones骨折(ジョーンズ骨折・第5中足骨近位骨幹部疲労骨折)
- 足部骨端症
- 扁平足(flat foot)・開張足
- 関節リウマチ
- 高尿酸血症と痛風発作
- ロコモティブシンドローム
- 骨粗鬆症
- グロインペイン症候群(鼠径部痛症候群)
- 大腿臼蓋インピンジメント症候群(FAI)
- 股関節唇損傷
- 変形性股関節症
- 大腿骨近位部骨折
- 運動器不安定症
- フレイル
- サルコペニア
- 子どもの成長痛
- モヤモヤ血管治療(動注治療)のご案内
- PFC-FD™療法(再生医療、バイオセラピー)のご案内
- ハイドロリリース・プロロセラピー(エコーガイド下)
- サイレントマニピュレーション(非観血的関節受動術)
- 体外衝撃波治療
- 労働災害保険(労災)での受診
- 交通事故での受診
- 第三者行為での受診
- インピンジメント症候群




