脊柱側弯症とは
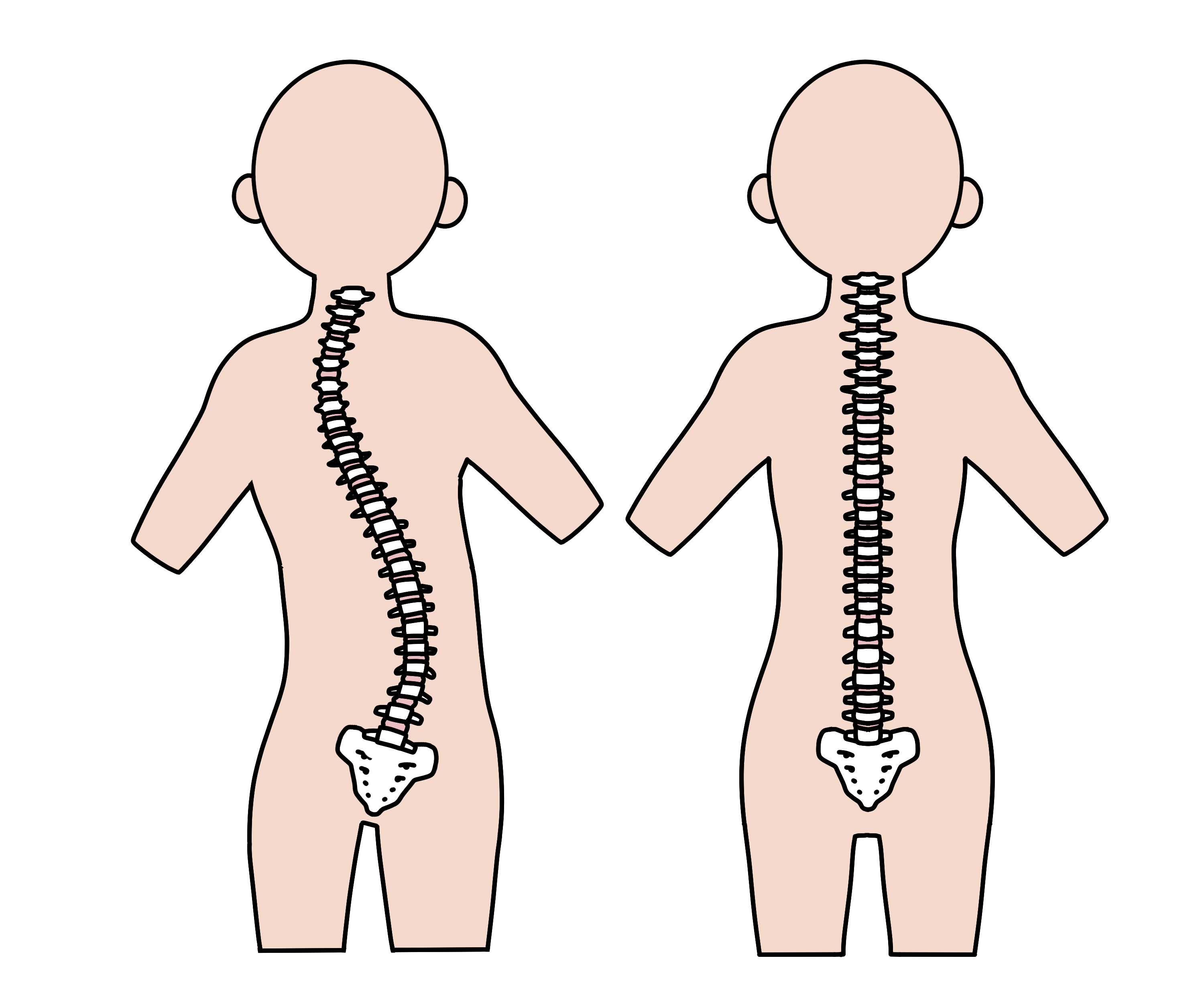
脊柱は一般的には7個の頚椎、12個の胸椎、5個の腰椎、仙骨、尾骨で構成され、正常では前後方向から見るとほぼまっすぐです。
側弯症では、脊柱が10°以上側方に弯曲し、多くの場合、脊柱自体の捻れを伴います。
側弯症が進行すると脊柱変形により腰背部痛や肺活量の低下などの呼吸器障害をきたし、稀に神経障害を伴うことがあります。
また、見た目の問題から心理的ストレスの原因となる場合もあります。
日本での側弯症発生頻度
日本での側弯症発生頻度は約1~2%で、男性よりも女性に多いと報告されています。
13~14歳の少女の側弯症の有病率は約2.5%という報告もあります。
脊柱側弯症は、早期に発見して適切な治療や経過観察を行うことで重症化を予防できることから、児童・生徒の健康診断として検診の実施が義務付けられています。
1978年から小中学校で側弯症検診、2016年からは運動器検診として実施しています。
原因
脊柱側弯症は機能性側弯と構築性側弯に大別され、その原因に関しては、明らかなものもあれば、現状では解明されていないものもあります。
①機能性側弯 (一時的な側弯状態)
痛み、姿勢、下肢長差などの原因により一時的に側弯をきたしている状態で、弯曲は軽度で捻れを伴わず、原因を取り除くことで側弯は消失するという特徴があります。
②構築性側弯 (恒久的な側弯状態)
脊椎の捻れを伴った脊柱側弯であり、元の状態に戻らなくなった状態です。
原因が解明されている側弯症と、解明されていない側弯症があります。
特発性側弯症
脊柱側弯症のうち約80%を占めますが、その原因は解明されていません。
特発性側弯症による脊柱弯曲が進行するかどうかを予測することは難しい点もありますが、発症年齢や性別、側弯のタイプ、程度などが参考になります。
若年時期、女子では初潮前や骨の成熟が未熟な時期に進行しやすいと考えられています。
家族内発生が多いことから遺伝の関与が考えられ、側弯症の発症、進行に関与する候補遺伝子が報告されつつあります(後述)。
発症年齢による特発性側弯症の分類と特徴
発症年齢によって以下のように分類されます。
- 乳幼児期側弯症(3歳以前)
- 学童期側弯症(4~9歳)
- 思春期側弯症(10歳以降)
乳幼児期側弯症では自然治癒する傾向にあるものと、強い進行を呈するものがあります。
10歳までに側弯症と診断された場合を早期発症側湾症と呼ぶ場合もあります。
幼少時からの側弯で肺の成長に問題が起こる胸郭不全症候群を合併することがあります。
思春期側弯症は、女子に多く、側弯タイプにも共通性があり、頻度的には最多です。
女子が男子の5~8倍多く、側弯の程度が大きいタイプでは女子の割合が多い傾向です。
先天性側弯症
脊椎に先天性の異常があり、成長期に左右の成長に差が出ることで側弯症をきたします。
泌尿器系、心臓など他の臓器にも先天性の異常がある場合が多いです。
神経原性側弯症
神経障害により背部、側腹部の筋肉が麻痺し、脊柱を支える力が低下して側弯症になっているものです。
代表的疾患としては、脳性麻痺、脊髄空洞症などがあります。
筋原性側弯症
筋肉が萎縮する病気により脊柱を支える力が低下して側弯症になっているものです。
代表的疾患としては、筋ジストロフィーなどがあります。
間葉系疾患による側弯症
血管や結合組織の先天疾患による側弯症です。
代表的疾患としては、マルファン症候群、エーラス・ダンロス症候群などがあります。
その他の側弯症
様々な原因により側弯症は起こりえます。
小児期の病気、外傷による脊髄麻痺後、放射線治療後、火傷後のケロイド、くる病、神経繊維腫症など様々です。
側弯症は遺伝するの?
思春期特発性側弯症の発症や進行に複数の遺伝子が関与していると考えられています。
側弯症の遺伝子研究が盛んに行われ、以下が発見されました。
- 発症に関与していると考えられる5つの遺伝子:LBX1、GPR126、PAX1、BNC2、SOX9
- 進行に関与していると考えられる1つの遺伝子:MIR4300HG
また、先天性側弯症のうち、約10%は特定の遺伝子(TBX6)が原因で発症することも明らかになりました。
このように遺伝性疾患としての側面もあるため、ご家族に側弯症の方がいる場合、心配であれば、整形外科専門医師に相談していただくことも考慮してみてください。
症状
痛みなどの症状はないことが多いため学校検診(姿勢、前屈検査、モアレ検診)で指摘されて整形外科を受診されるケースがほとんどです。
その他、ご家族が入浴中に気がついたり、洋服の両肩や背中がきちんと合わない、スカートの丈が左右で違ったりして気づくことがあります。
脊柱変形による外見上の変化
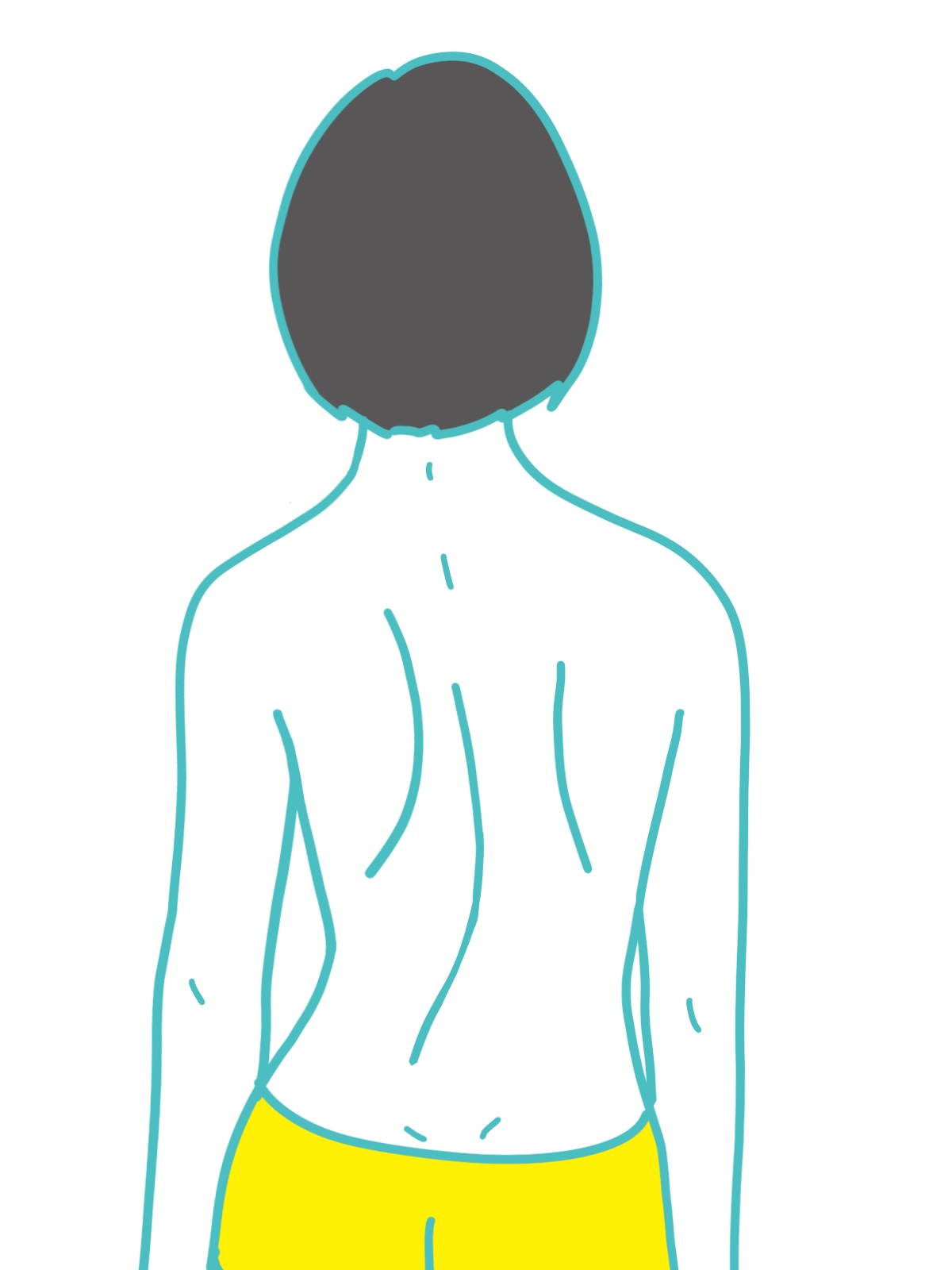
- 肩、骨盤(腸骨)の高さ、ウエストのくびれが左右で違う
- 肩甲骨の突出、肋骨や腰部の隆起(前かがみをした姿勢で後ろから背中を見た場合)
- 胸郭の変形
- 精神面への影響(容姿の問題から劣等感や心理的ストレスを感じるケースもあります。)
進行した脊柱側弯症では、腰背部痛、神経症状、心肺機能障害(肺活量低下など)をきたすことがあります。
診断
問診
側弯症の家族歴、関連基礎疾患の有無をチェックします。
身体所見
歩行状況、筋力、知覚、しびれなどの神経症状もチェックします。
立位姿勢検査
気をつけの姿勢で直立し、後方から以下をチェックします。
- 肩の高さの左右差
- 肩甲骨の高さ、突出の程度の左右差
- ウエストライン(腰の脇線)が左右対称か、片側の背中や腰部が隆起しているか
前屈検査
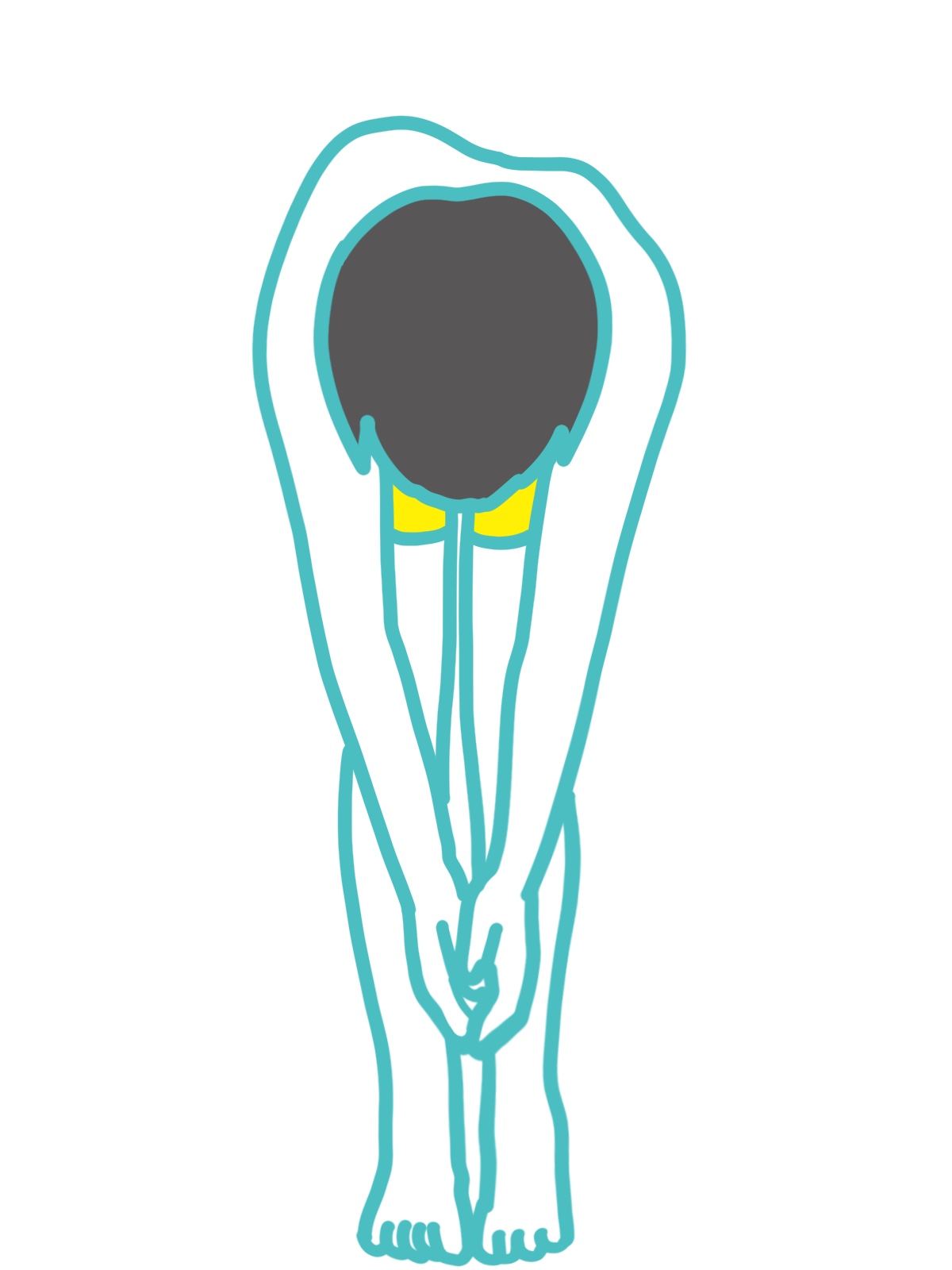
両手掌を合わせ、肩の力を抜いて両腕を自然に垂らし、膝を延ばしたままでお辞儀します。
肋骨や腰部のもりあがり方に左右差があるかどうかをチェックします。(リブハンプ)
右凸の胸椎側弯が多いため右側が高いことが多いです。
モアレ検査
学校検診などでスクリーニング検査として行われることがあります。
3次元スキャナーを搭載した検査機器で体の背面を測定、そのデータから体表面の高さや形状をモアレ画像へ変換します。
縞模様(モアレ縞)が左右非対称の場合は側弯症の疑いとみなし、精査を勧められます。
レントゲン
側弯症が疑われたら、確定診断のために立位での全脊柱レントゲン検査が必要となります。
レントゲンで側弯の程度(コブ角)を計測し、10°を超えると側弯症と診断されます。
弯曲が10°以上の側弯症は全体の2~3%と報告されています。
20°以上で0.3~0.5%、30°以上で0.1~0.3%、40°以上は0.1%未満と報告されています。
レントゲンでは、脊椎椎体や肋骨に異常がないかも同時にチェックしています。
レントゲンで機能性側弯、治療を必要としない構築性側弯症と診断されても、進行するかどうかについては十分注意し、経過観察する必要があります。
短期間で側弯が悪化する場合には注意が必要で、年に数回のチェックが必要になることももあります。
一般的には、半年から1年に1回程度チェックすることが多いです。
治療
治療は、側弯症の原因、弯曲程度(コブ角)、年齢、骨成熟度によって決められます。
治療法には、①専門医による定期的な経過観察、②装具療法、③手術療法があります。
運動療法、マッサージ、カイロプラクティックは機能性側湾症には有効ですが、構築性側弯症に対しては矯正効果がなく、その有効性は科学的には確認されていません。
①整形外科専門医による定期的な経過観察
コブ角が20°~25°以下の比較的軽い成長期の側弯症では、今後、進行するかどうか判定が困難なため、3~6ヶ月ごとの専門医による定期的な診察を受けることが大切です。
②装具治療
コブ角が25°~40°までの軽症から中等度の側弯症では、進行防止、矯正、及びその保持のために装具療法が行われます。
装具療法の目的は側弯の進行防止であり、弯曲した脊柱を真っ直ぐに戻すことではありません。
装具で側弯を矯正しながら成長させ、手術に至らないようにすることであり、骨成熟が終了したら装具を除去します。
この他、手術までの待機期間に装具療法が行われることもあります。
装具療法は側弯の部位、程度や原因、治療効果などを考えて行われますので必ず専門医の指示に従って正しく装着してください。
骨成熟終了時にコブ角が30°~35°以下であれば成人後も特に問題ありませんが、35°以上であると年齢とともに進行し、将来的に手術が必要になるケースもあります。
③手術療法
構築性の側弯を真っ直ぐな脊柱に戻すことは手術以外には不可能です。
手術が行われる主な理由は、側弯の進行防止と美容上の矯正です。
その他に腰背部痛の軽減、呼吸機能の悪化防止と改善、神経症状の発生予防と改善などもあげられます。
手術を行うかどうかは、年齢、側弯の部位とタイプ、進行程度、背部痛、呼吸状態、基礎疾患や合併症の有無などを考慮し、総合的に決定されます。
手術方法
手術では曲がった脊柱を矯正して、元に戻らないように固定する方法が行われます。
その方法には、背中から行う後方手技と体の横から行う前方手技があり、患者さんの年齢、側弯の部位、大きさ、タイプなどを考えて、いずれかあるいは両者が行われます。
手術による合併症には神経麻痺、感染、呼吸器合併症などのほかにもいろいろありますが、その頻度は決して高くはありません。
神経麻痺を防ぐために手術中に脊髄機能をモニタリングしながら手術が安全に行われるような工夫、対策もされています。
何らかの輸血は必要になる可能性が高いですが、手術前に御自身の血液を貯血する自己血輸血、術中には回収血装置を使用することで家族や他人の血液を輸血することはかなり減りました。
手術方法にもよりますが、手術器具、方法の進歩により、術後1週以内に装具を装着することなく歩行ができ、2~3週で退院となり、翌日から通学も可能となるケースが多いです。
当院でできること
- 身体所見、レントゲンからの診断
- 機能性側弯に対する投薬、補装具を使用した保存的治療
- 比較的軽度の特発性側弯症の経過観察、レントゲンfollow
- 専門スタッフによるリハビリテーション、生活指導
- 手術術後の回復リハビリテーション
診断から治療、その後のリハビリまで患者さんの症状に合わせて対応しておりますので、ご相談下さい。
当院でできないこと
当院では、モアレ撮影、MRIでの精査、手術加療はできません。
中等度以降で手術が必要となる可能性のある側弯症の場合は脊椎専門外来での経過観察が望ましいため、必要であれば専門外来に紹介させていただきます。
関連する疾患
成人脊柱変形
加齢による骨粗鬆症、椎間板損傷、各種関節などの疾患が原因で側弯が起こるケースがあります。
70代の15%、80代の20%が成人脊柱変形とされ、65歳以上の約5人に1人に変形があると報告されています。
骨粗鬆症になりやすく、筋力が弱い女性に多い病態です。
成人脊柱変形の予防
- 筋肉が疲労する姿勢を長く続けないようにしましょう。
- 骨粗鬆症があれば、その治療を開始、継続しましょう。
- カルシウム、ビタミンD、Kを含む食べ物を積極的に摂取しましょう。
- 適度な運動を継続しましょう。
上記のようなことを若い頃からの心がけることもが大切ですね。
- 変形性頚椎症
- 頚椎椎間板ヘルニア
- ストレートネック(スマホ首)
- 頚椎捻挫(むち打ち損傷)、外傷性頚部症候群、寝違え
- 胸郭出口症候群
- 肘部管症候群
- テニス肘
- ゴルフ肘
- 野球肘
- 肘内障
- 肩腱板損傷・断裂
- 肩石灰沈着性腱板炎
- 肩関節周囲炎
(四十肩、五十肩) - 凍結肩(frozen shoulder)
・拘縮肩 - 頚肩腕症候群・肩こり
- ギックリ腰(急性腰痛症)
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 脊柱側弯症
- 胸腰椎圧迫骨折
- 腰椎分離症・分離すべり症
- ガングリオン
- ドケルバン病
- ばね指
- 母指CM関節症
- 指変形性関節症(へバーデン結節、ブシャール結節)
- 手根管症候群
- ギオン管症候群(ギヨン管症候群、尺骨神経管症候群)
- 突き指・マレット指
- 膝半月板損傷
- 膝靭帯損傷
- 子どもの成長痛
- オスグット病
- 変形性膝関節症
- 足関節捻挫
- アキレス腱断裂
- 外反母趾
- 有痛性外脛骨
- モートン病(モートン神経腫)
- 足底腱膜炎
- Jones骨折(ジョーンズ骨折・第5中足骨近位骨幹部疲労骨折)
- 足部骨端症
- 扁平足(flat foot)・開張足
- 関節リウマチ
- 高尿酸血症と痛風発作
- ロコモティブシンドローム
- 骨粗鬆症
- グロインペイン症候群(鼠径部痛症候群)
- 大腿臼蓋インピンジメント症候群(FAI)
- 股関節唇損傷
- 変形性股関節症
- 大腿骨近位部骨折
- 運動器不安定症
- フレイル
- サルコペニア
- 子どもの成長痛
- モヤモヤ血管治療(動注治療)のご案内
- PFC-FD™療法(再生医療、バイオセラピー)のご案内
- ハイドロリリース・プロロセラピー(エコーガイド下)
- サイレントマニピュレーション(非観血的関節受動術)
- 体外衝撃波治療
- 労働災害保険(労災)での受診
- 交通事故での受診
- 第三者行為での受診
- インピンジメント症候群



