成長期において、骨の末端は柔らかい軟骨の塊で骨端と呼ばれています。
成長に伴い、骨端中心には2次骨化中心(骨化核)という骨を作る部位が形成され、骨化核と骨幹部(1次骨化中心)の間には成長軟骨帯(成長板、骨端線)が形成されます。
この部分で骨は内軟骨骨化を経て長軸方向に伸張します。
成長で骨の長さが長くなるということです。
身長が伸びることにも関与しますね。
骨端線が男子は17歳以上、女子は15歳以上で閉鎖することで成長期は終了し、骨は成熟骨となり身長の伸びも止まります。(もちろん個人差はあります。)
骨端症とは
何らかの理由で骨端部の血液循環が悪くなり、骨端核を含めて組織が壊死してしまう病態を骨端症と呼び、骨端症は「骨端線部分が痛くなる子供の病気」です。
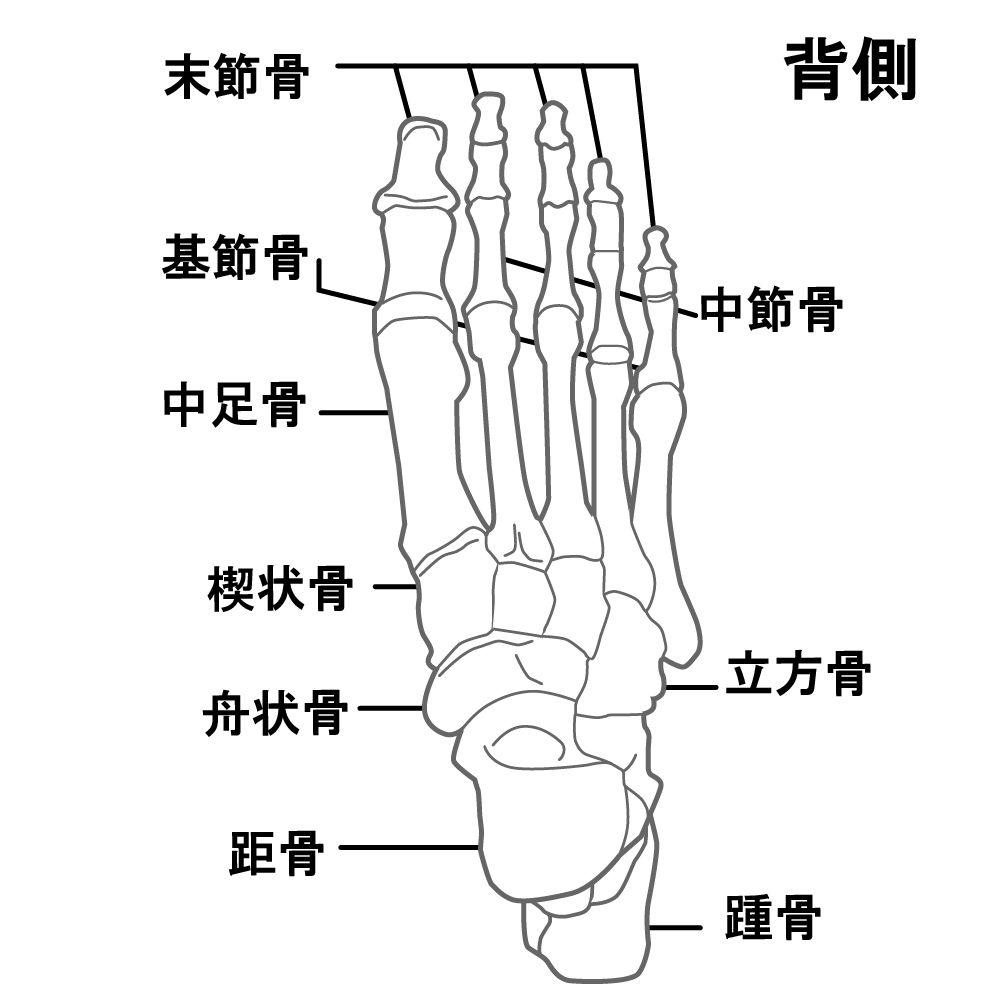
足部に骨端症が発症した場合、部位により名称が異なり、発症年齢などに特徴があります。
- 踵骨:Sever病(シーバー病、セバー病)
学童期に多くみられます - 舟状骨:ケーラー病
3~7歳に多いです - 第2、3中足骨頭:フライバーグ病(第2ケーラー病)
10~18歳の女性に多くみられます - 第5中足骨基部:イズリン病(Iselin病)
もしも上記のような痛みをお子さんが訴えた場合には、成長痛だからと放置するのではなく整形外科専門医の診察を受けてみましょう。
原因
何らかの理由で骨端部の血液循環が悪くなり、骨端核を含めて組織が壊死してしまうことが原因です。
成長期の足部は柔らかく未発達で扁平足の状態であり、しっかりと安定して体重を支えることができずに、「歪みと負荷が大きい部分に骨端症が生じる」と考えられています。
骨端核への負荷や機械的な刺激が加わることで骨端症が引き起こされているようです。
①骨端核への圧迫力がかかることで発症
- ケーラー病
- フライバーグ病
- 大腿骨骨頭のペルテス病
- 上腕骨小頭のPanner病
- 手の舟状骨のキーンベック病 など
②骨端核への牽引力、張力がかかることで発症
- Sever病
- イズリン病
- 膝周囲のオスグット病 など
③その他による発症
- 外傷
- 生まれつきの素因
- ホルモン異常などの内分泌異常
ここからはそれぞれの疾患について説明します。
踵骨骨端症 (Sever病)

典型的には10歳前後の活発な男子に多く、女子の約2倍の頻度と報告されています。
サッカー、バスケットボール、剣道などのスポーツを行う学童期に多くみられます。
原因
踵部分への打撲が原因で痛みが誘発されることもありますが、通常は過度の負担(オーバーユース)が原因となります。
「急に運動を始めた」、「急に練習量が増えた」などの契機があることも多いです。
特にスポーツクラブへの入会や、大会前などに症状が出ることが多くみられます。
骨端核への牽引力、張力がかかることで発症するのがメインの病態
ランニング・ジャンプの際に踵骨成長軟骨部と骨端核がアキレス腱や足底腱膜によって牽引され、負荷が繰り返し加わりストレスが集中することで炎症が起こり、骨端核の血行障害や炎症が起きて骨端症が生じるとされています。
また、扁平足があると、衝撃吸収に問題があり、症状が出やすい傾向にあるようです。
Sever病の約80%の人に扁平足などのアライメント異常があったという報告もあります。
骨端核にかかる圧迫力も関与
踵への強い衝撃も症状を引き起こします。
クッション性の低いシューズ、硬い地面での運動には注意が必要です。
クッション性の高いシューズ、インソールなどの使用も予防には効果的と報告されています。
症状
踵部の軽い腫脹、圧痛、歩行時の痛みがメインの症状です。
通常は片側ですが両側に起こることもあります。
軽症のうちは少しジーンと痛む程度ですが、増悪すると痛みで足をつけなくなりつま先歩きになることもあります。
具体的には、以下のような症状がみられます。
- ジャンプやダッシュなど運動中や運動直後に踵の痛みが強くなり、休むと緩和する
- 逆に、運動中には痛みがないが、激しい運動後に踵の痛みが生じる
半年~1年と長期の経過になることがありますが、成長が終了すると症状が緩和します。
診断
問診
スポーツ活動状況、痛みの性状などをチェックします。
身体所見
痛み、腫脹、圧痛の部位をチェックします。
扁平足の有無、下肢の可動域、柔軟性などをチェックします。
足趾の運動が不十分な例もよく認めます。
レントゲン
踵骨骨端線、骨端核に不規則な骨硬化像をきたしたり、部分的にヒビが入っているように見えることがありますが症状とレントゲン変化が一致しないこともよくあります。
踵骨の骨挫傷、疲労骨折などが疑われる場合にはMRIをお勧めすることもあります。
治療
安静保持
主な原因がスポーツのやり過ぎによるオーバーユースのため、まずは安静として踵に負担がかからないようにして経過観察します。
痛みが強く継続する場合には、松葉杖を使用して荷重量をコントロールしたり、装具やインソール(ヒールパッド、足底挿板、アーチサポート)を使用します。
テーピングで負担を軽減することも有効です。
投薬治療
消炎鎮痛薬、外用薬などを使用して痛みのコントロールを行います。
物理療法、リハビリテーション
スポーツを積極的に行っている成長期の患者さんでは、なるべく運動を中止しないようにした治療を当院では行っています。
- 安静時にも痛みがある場合には運動を休止する
状況に応じて松葉杖、装具、テーピングを使用します。(物理療法を併用する。) - 運動時のみ痛みが出ている場合には運動量を調整する
- 運動状況(環境)の改善指導
コンクリートを走るのは避け、クッション性の高いシューズを使用していただきます。 - ウォーミングアップ・クーリングダウンをしっかり行う
- リハビリテーション
リハビリテーション介入し、アキレス腱、足底腱膜、腓腹筋のストレッチを十分行い、タオルギャザーなどで足趾運動を促します。同時に、姿勢や動作解析(歩行、ジャンプ、着地動作など)を行い、骨端症に至ってしまった原因探索を行います。 - アスレチックリハビリテーション
アスレチックリハビリテーションでは、フォームチェック、フォーム指導も行います。(足部症状の原因が体幹、股関節などに由来している場合もあり運動連鎖を意識した介入が重要と考えています。) - 再発予防
再発予防にはアキレス腱、足底腱膜、腓腹部のストレッチ、足趾の運動が大切です。リハビリテーション終了後もセルフエクササイズとして継続しましょう。
ケーラー病
足部の舟状骨の骨端症で3~7歳頃に多いと報告されています。
舟状骨は足部内側縦アーチの頂点に存在し、荷重時に負担がかかりやすいです。
扁平足でトラス機構などの衝撃吸収機能が低下することも影響しています。
フライバーグ病(第2ケーラー病)
第2、3中足骨頭に生じる骨端症で、10~18歳の女性に多いと報告されています。
イズリン病(Iselin病)
第5中足骨基部に生じる骨端症です。
当院でできること
- 身体所見、レントゲン、エコー検査からの診断
- 投薬、注射、補装具を使用した保存的治療
- 専門スタッフによるリハビリテーション
診断から治療、その後のリハビリまで患者さんの症状に合わせて対応しておりますので、ご相談下さい。
当院でできないこと
当院では、MRIでの精査はできません。
必要であれば専門外来に紹介させていただきます。
- 変形性頚椎症
- 頚椎椎間板ヘルニア
- ストレートネック(スマホ首)
- 頚椎捻挫(むち打ち損傷)、外傷性頚部症候群、寝違え
- 胸郭出口症候群
- 肘部管症候群
- テニス肘
- ゴルフ肘
- 野球肘
- 肘内障
- 肩腱板損傷・断裂
- 肩石灰沈着性腱板炎
- 肩関節周囲炎
(四十肩、五十肩) - 凍結肩(frozen shoulder)
・拘縮肩 - 頚肩腕症候群・肩こり
- ギックリ腰(急性腰痛症)
- 腰椎椎間板ヘルニア
- 腰部脊柱管狭窄症
- 脊柱側弯症
- 胸腰椎圧迫骨折
- 腰椎分離症・分離すべり症
- ガングリオン
- ドケルバン病
- ばね指
- 母指CM関節症
- 指変形性関節症(へバーデン結節、ブシャール結節)
- 手根管症候群
- ギオン管症候群(ギヨン管症候群、尺骨神経管症候群)
- 突き指・マレット指
- 膝半月板損傷
- 膝靭帯損傷
- 子どもの成長痛
- オスグット病
- 変形性膝関節症
- 足関節捻挫
- アキレス腱断裂
- 外反母趾
- 有痛性外脛骨
- モートン病(モートン神経腫)
- 足底腱膜炎
- Jones骨折(ジョーンズ骨折・第5中足骨近位骨幹部疲労骨折)
- 足部骨端症
- 扁平足(flat foot)・開張足
- 関節リウマチ
- 高尿酸血症と痛風発作
- ロコモティブシンドローム
- 骨粗鬆症
- グロインペイン症候群(鼠径部痛症候群)
- 大腿臼蓋インピンジメント症候群(FAI)
- 股関節唇損傷
- 変形性股関節症
- 大腿骨近位部骨折
- 運動器不安定症
- フレイル
- サルコペニア
- 子どもの成長痛
- モヤモヤ血管治療(動注治療)のご案内
- PFC-FD™療法(再生医療、バイオセラピー)のご案内
- ハイドロリリース・プロロセラピー(エコーガイド下)
- サイレントマニピュレーション(非観血的関節受動術)
- 体外衝撃波治療
- 労働災害保険(労災)での受診
- 交通事故での受診
- 第三者行為での受診
- インピンジメント症候群



